- 2023年12月17日
運動療法⑤:運動中の血糖変動に対する対処法
インスリン治療中の糖尿病患者さんは 運動中の低血糖に注意が必要
これまでの項で、運動は血糖値を低下させてインスリン抵抗性を改善する効果があることを説明してきました。特に制限のない限り、良好な血糖コントロールを維持するためにも 定期的な運動療法を行うことが推奨されます。しかし一方で、①SU剤やグリニド薬などのインスリン分泌刺激薬、②インスリン注射で治療されている糖尿病患者さんでは運動中に低血糖を来す可能性があります。
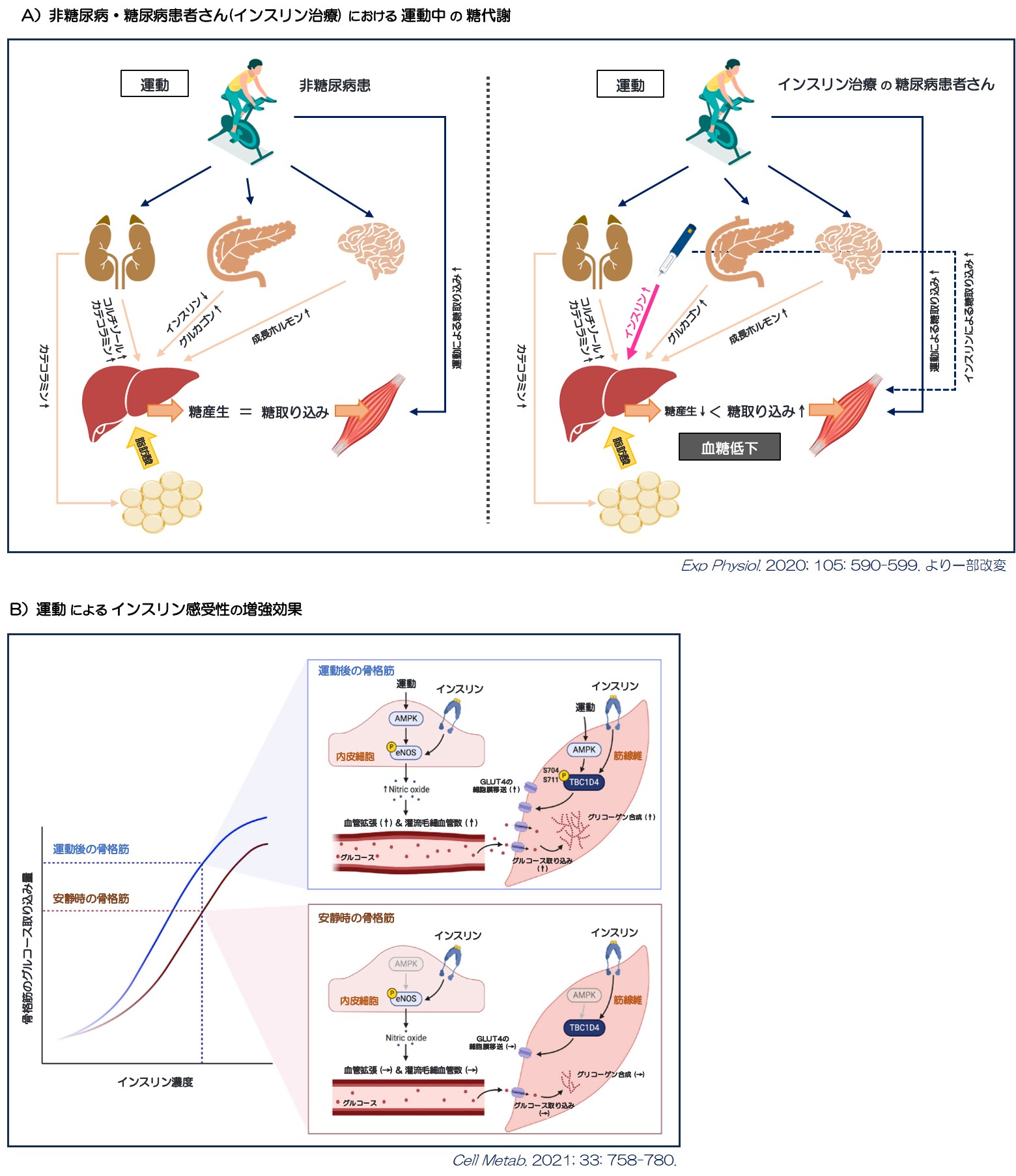
運動強度の違いに関わらず、運動開始後に体内では インスリン分泌は抑制され、反対にインスリン拮抗ホルモン(グルカゴン・成長ホルモン・コルチゾール・エピネフリン・ノルエピネフリン)が運動強度に比例して分泌されることで、運動による過剰な血糖低下(低血糖)が起こらないように調整されています(図1、図2A左図)。しかし、インスリン分泌刺激薬やインスリン注射で治療されている糖尿病患者さんでは、運動中もインスリン濃度は抑制されずに高濃度となるため、インスリンによる骨格筋への糖取り込み増加、肝臓での糖産生量の減少により低血糖を来す危険性があります(図2A右図)。運動による ①血管内皮細胞を介した血管拡張作用による骨格筋への糖到達量の増加、②骨格筋でのGLUT4発現量の増加作用による糖取り込み口の増加 を介して、運動終了後もインスリン感受性が高まった状態が続きます(図2B)。特に夕方や夜間に長時間の運動をされた場合には夜間・就寝中に低血糖を来す可能性があるため、持効型インスリンを減らすことを検討する必要があります。
図1.運動中のインスリン、インスリン拮抗ホルモンの分泌量変化
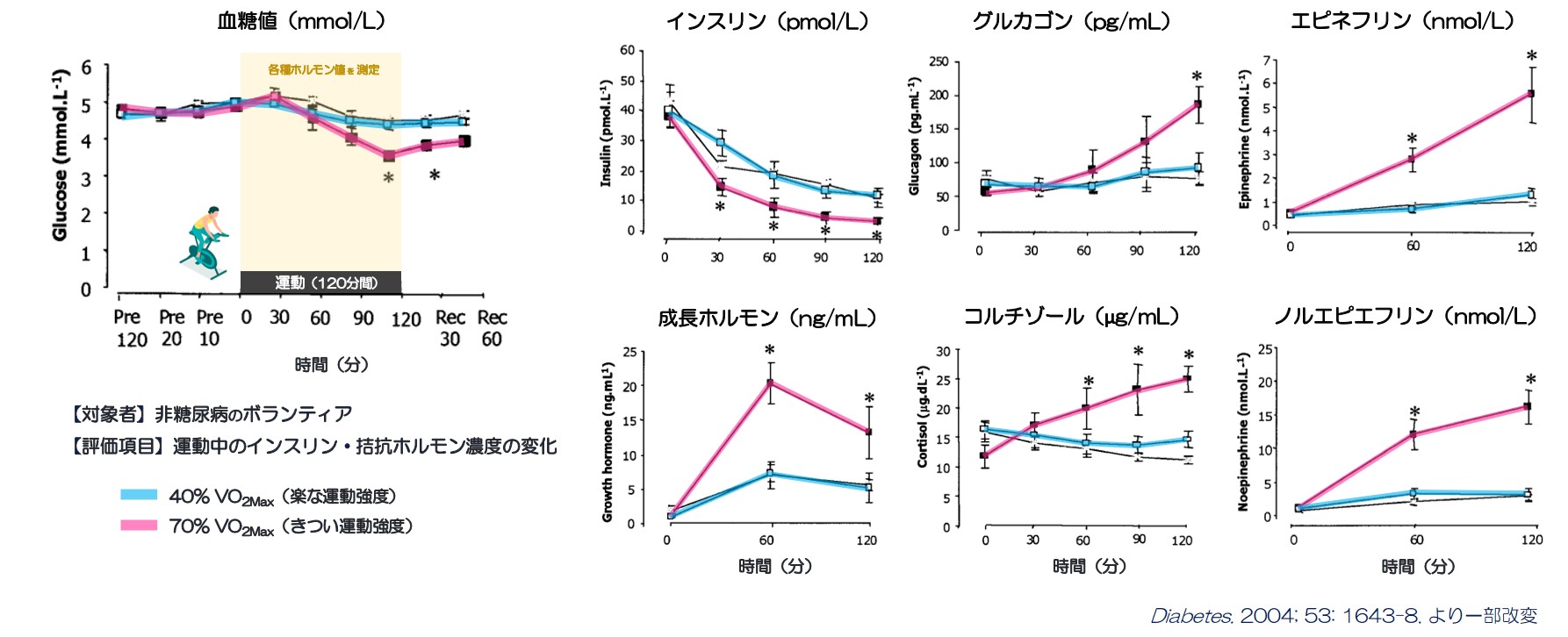
図2.運動による糖代謝の変化(非糖尿病・糖尿病患者さん)、運動によるインスリン抵抗性の改善作用
インスリン投与量の調整による運動中・運動後の低血糖予防への対策
運動時のインスリン量の調整を、Bolusインスリン(超速効型インスリン)、Basalインスリン(持効型インスリン:トレシーバ®を除く)に分けて行います(図3)。持効型インスリンの中でも トレシーバ®は作用持続時間が42時間と長いことから、状況に応じた瞬時のインスリン量調整に不向きなインスリンとなります。
[Bolusインスリン(超速効型インスリン)]
超速効型インスリンが高濃度となる食後1-3時間以内に開始する運動の場合には、超速効型インスリンを減量することが推奨されます。運動の種類(有酸素運動・レジスタンス運動・混合運動)、運動強度、運動時間によりインスリン量を調整します(図3A、B)。一方で、超速効型インスリン濃度が低下する食後3時間以降に開始する運動の場合には、原則として直前の食事の超速効型インスリン減量は必要ありません(個人差あり)。
[Basalインスリン(持効型インスリン:トレシーバ®を除く)]
Bolusインスリン(超速効型インスリン)を投与しない空腹時や食後3時間以降に開始する運動の場合には、持効型インスリンが 運動中のインスリン濃度の調整できる箇所になります。長時間の有酸素運動(累積90分以上)の場合には、持効型インスリンを減量することが推奨されます(図3C)。特に、夕方や夜間に長時間の運動をされる場合には夜間・就寝中に低血糖を来す可能性があるため注意が必要となります。
インスリンポンプ療法(CSII療法)で治療を行っている場合には、短時間でのインスリンの増減調整が可能となります。運動開始90分前から運動終了時まで基礎インスリン量を減量します。夕方や夜間に長時間の有酸素運動をされる場合には、夜間低血糖の予防のために 就寝時からの6時間の基礎インスリン量を減量することが推奨されます(図4)。現在の主流であるインスリンポンプ療法:SAP (Sensor Augmented Pump) 療法は、5分に1回 血糖値に合わせてインスリン注入量を調整するシステム(オートモード)であることから、図4のような基礎インスリン量の投与量調整は 原則不要となります。
図3.運動時のインスリン投与量の調整案

図4.インスリンポンプ療法(CSII療法)による Basalインスリン調整案

血糖トレンドを用いた糖質補食による運動中・運動後の低血糖予防への対策
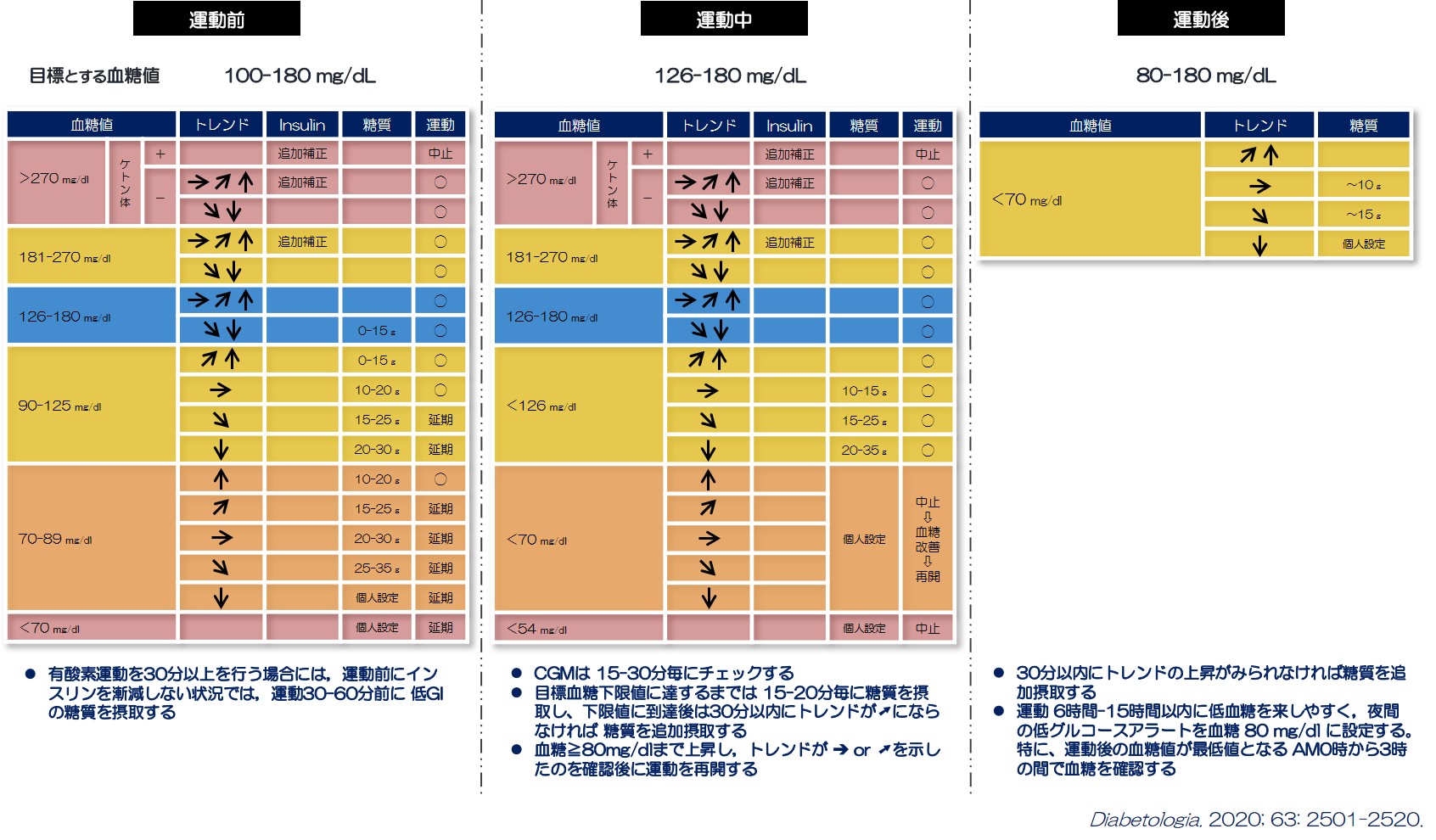
上記で運動時のインスリン量の調整案について解説を行いましたが、運動の種類・強度、運動時間によって血糖変動に個人差があります。そのため、運動中はコマ目に血糖測定(30分毎)を行い、必要に応じて糖質を摂取することが重要です。近年は、24時間持続的に血糖値を観察でき、血糖トレンドを可視化できる血糖測定器が利用できるようになりました(製品名:FreeStyleリブレ、Dexcom G6)。運動開始前・運動中の①目標とする血糖値、②血糖値および血糖トレンドを用いた 運動開始・中止の参考基準、③インスリンや糖質摂取による対処案を図5に示します。参考にしていただければと思います。
※FreeStyleリブレ、Dexcom G6は、インスリン注射で治療されている糖尿病患者さんが保険適応の範囲で使用できます。Dexcom G6と自己血糖測定器(SMBG)を併用する場合には、施設認定を受けた医療機関でのみ処方が可能となります(当院は認定施設です)。
図5.運動前・中・後での血糖トレンドを用いた運動開始判断と補食対応
血糖トレンド機能をもつ持続血糖測定器(FreeStyleリブレ、Dexcom G6)

